診療科脳神経外科

診療内容・専門分野
・日本脳卒中学会「一次脳卒中センター(PSC)」認定施設
・24時間 365日、脳卒中診療医が常駐
・24時間 365日、開頭手術にも血管内治療にも対応可能
・4人のスタッフ全員が日本脳神経外科学会専門医
・3人のスタッフが日本脳卒中学会専門医
大阪府 堺市にある清恵会病院 脳神経外科では、脳卒中(脳梗塞、脳内出血、くも膜下出血)、未破裂脳動脈瘤や頸部頚動脈狭窄のような脳血管障害、脳腫瘍、水頭症、頭部外傷などに対する手術治療を行っております。
特に脳卒中急性期の患者様に最善の治療結果をもたらすには、脳血管内手術を含めた手術治療を中心としたあらゆる手段を即座に選択、実施する必要があるため、 2015年1月からは脳卒中センターを開設し、脳卒中を専門とする医師が常駐して救急患者様を受け入れ診療に当たり、24時間365日昼夜を問わず、超急性期の脳梗塞やくも膜下出血に対する血管内治療や開頭手術を行っております。その上で、重症度の高い患者様については、SCU(脳卒中集中治療室)やHCU(高度治療室)で高度な全身管理を行っています。
受診・予約について
初診時はかかりつけ医師からの紹介状(診療情報提供書)をご持参ください。詳しくは下記をご参照ください。
- 曜日により異なります。
- 必ず外来日程表をご確認いただきご予約・ご来院ください。
【午後】休診
外来診察のご案内
頭痛、めまい、しびれや精神神経症状等の原因となる脳腫瘍、神経奇形、脊髄・脊椎疾患、機能的神経疾患、および非症候性脳血管病変(未破裂脳動脈瘤、脳主幹動脈閉塞等)といった脳神経外科対象疾患に対し、外来診察を行っています。
CTは当日、MRIによる検査も必要に応じて、当日もしくは数日以内に行い、迅速な診断を心がけています。
脳ドックのご案内
頭痛、めまい、しびれや精神神経症状等の原因となる脳腫瘍、神経奇形、脊髄・脊椎疾患、機能的神経疾患、および非症候性脳血管病変(未破裂脳動脈瘤、脳主幹動脈閉塞等)といった脳神経外科対象疾患に対し、外来診察を行っています。
CTは当日、MRIによる検査も必要に応じて、当日もしくは数日以内に行い、迅速な診断を心がけています。
疾患と治療
脳卒中の予防
脳動脈瘤は脳の動脈にできたコブのことで、破裂するとクモ膜下出血を引き起こす疾患です。破裂していない脳動脈瘤を未破裂脳動脈瘤と呼びます。未破裂脳動脈瘤の多くは症状をきたしません。しかし、中には年々大きくなって神経を圧迫したり、破裂してクモ膜下出血を引き起こすことがあります。くも膜下出血は発生すると半数以上の方が死亡するか社会復帰不可能な障害を残してしまう極めて重篤な病態です。この出血率は個別の瘤により異なるため一概にその危険性をまとめることは困難ですが、総合すると年0.5~3%の破裂の危険性があるといわれています。大きさの大きい瘤、脳の後方にできる瘤、形のいびつなもの、多数できている瘤、また喫煙者、高血圧を有する患者、高齢者は破裂率が高いと考えられています。
当科では、クモ膜下出血の予防として、未破裂脳動脈瘤に対する治療にも積極的に取り組んでいます。治療法としては、開頭して手術顕微鏡を用いて行う脳動脈瘤クリッピング術と、脳血管内治療による脳動脈瘤コイル塞栓術があり、そのどちらも行える体制です。どちらの治療が適切かは患者様の状態や脳動脈瘤の部位などを基準に判断しています。

脳動脈瘤クリッピング術
クリップをかけて脳動脈瘤への血流を遮断する

脳動脈瘤コイル塞栓術
脳動脈瘤の中にコイルをつめて、血液が流れ込まないようにする
未破裂脳動脈瘤の治療の適応については、「日本未破裂脳動脈瘤悉皆調査(=UCAS Japan)」(注)の結果に基づき、患者様本人は勿論、ご家族とも十分に相談した上で治療を行うかどうかを決めています。
注:日本脳神経外科学会が主体となり、動脈瘤の経過と、診療の実態を把握することを 目的に行われている調査。未破裂脳動脈瘤のデータを広く収集して調査されています。
頸部頸動脈狭窄症とは、頸部の頸動脈分岐部に動脈硬化性粥状変化により血管の狭窄を生じ、これが原因で脳血流量の低下をきたしたり、頭蓋内塞栓の原因となったりして脳梗塞を起こす原因となりうる疾患です。食生活の欧米化に伴い我が国でも増加している疾患です。
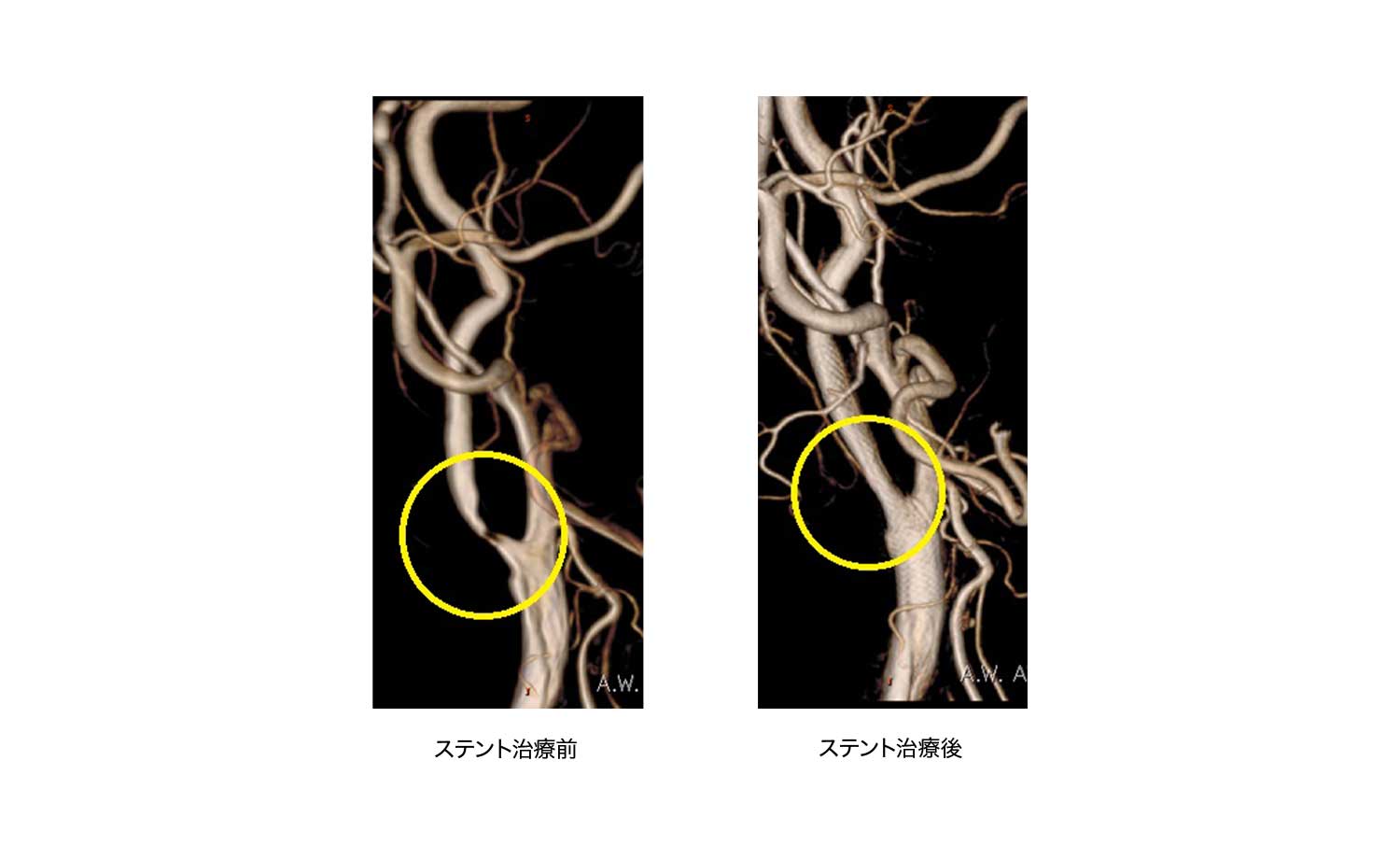
狭窄の程度が強くなると、その後の脳梗塞を予防するために観血的手術である頸動脈内膜剥離術もしくは脳血管内治療である頚動脈ステント留置術が必要となります。高齢化が進み麻酔をかけるリスクが高い患者様に対しては侵襲度の低い頚動脈ステント留置術を積極的に行っております。
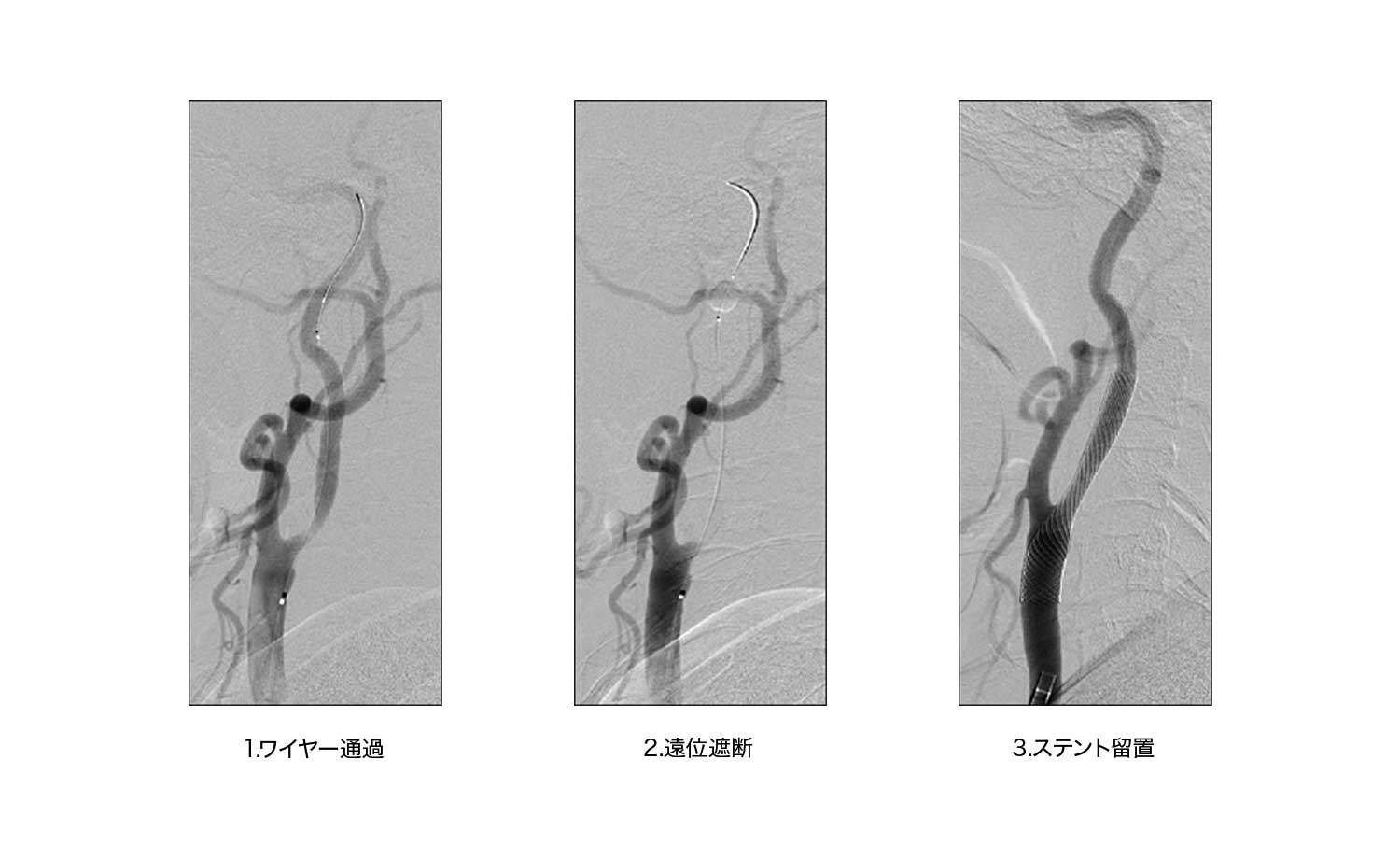
脳腫瘍
脳腫瘍とは頭の骨(頭蓋骨)の内側に生じるできもの(腫瘍)のことです。頭痛、嘔吐、目のかすみが代表的な症状で、これは頭蓋内圧亢進症状と呼ばれています。けいれん発作も脳腫瘍の初発症状として重要です。頭痛、嘔吐、視力障害、けいれん発作といった一般的な症状に加えて、脳腫瘍の発生した部位の働きが障害されて、麻痺や言葉の障害、性格変化などさまざまな症状が出現してきます。無症状の場合は経過観察されることもありますが、治療を必要とする場合には手術が基本となります。腫瘍の性質によっては放射線治療、化学療法などの補助療法を組み合わせなければならない場合もあります。
水頭症
水頭症とは何らかの原因によって脳の周囲にある水(髄液)の循環・吸収障害が起こり,その結果,脳室の異常拡大が生じたものです.脳内出血やクモ膜下出血などによって生じる二次性の水頭症と特発性水頭症があります。急激に起こった水頭症では意識障害を生じ緊急で脳室ドレナージ術が必要です。また、徐々に起こる水頭症でも認知症に似た症状や歩行障害、尿失禁などを生じ脳室腹腔短絡術で治療を要することがあります。
頭部外傷
慢性硬膜下血腫、急性硬膜外血腫、急性硬膜下血腫などの手術治療を行っております。
脳血管内治療とは?
脳血管内治療とは、カテーテルと呼ばれる細い管を血管の中を通して病変まで誘導し、病変を治療する方法で、近年注目を集めています。脳血管内治療の特徴は何と言っても「切らずに治す」ことです。そのため基本的には局所麻酔で可能であり患者様の負担が非常に小さく、治療後の安静期間も少ないため入院期間も短くなります。
脳血管内治療は主にくも膜下出血や脳梗塞のような脳卒中の治療及びその予防に使われています。
くも膜下出血の原因となる脳動脈瘤に対しては従来全身麻酔下での開頭手術で治療されていましたが、当院では患者様の状態や脳動脈瘤の位置、大きさ、形状によって、開頭手術と脳血管内治療のうち最適と思われる治療手段を選択して治療するようにしています。
また、脳梗塞に対しては、発症から4.5時間以内であればtPA静注療法と言う血栓を溶かす薬によって治療を行った上に、MRIにて脳の主幹動脈(内頚動脈や脳底動脈など太い動脈)の閉塞が見つかれば、脳血管内治療により速やかに血栓を取り除くことによって脳梗塞の悪化を止めるだけでなく、劇的な神経症状の改善を期待できるようになっています。
また、頚動脈狭窄症に代表される脳血管の狭窄病変(細くなっていること)による脳梗塞の予防のためにステント留置術も積極的に行い脳卒中の予防にも努力しております。 当院の脳血管撮影装置は米国のGE Healthcare社の新型であり、常に2方向からの透視による病変の確認をしながら治療を行うことが出来ます。
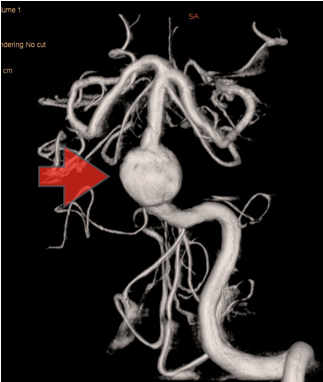
当科で治療した年々大きくなった大型脳底動脈瘤の3次元脳血管撮影像です。脳動脈瘤と周囲の血管の状態が非常によく分かるため、術前に十分な検討が可能でした。
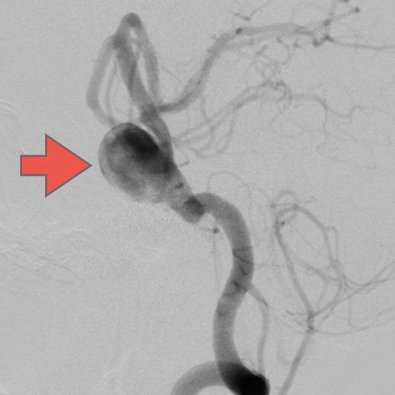
術前
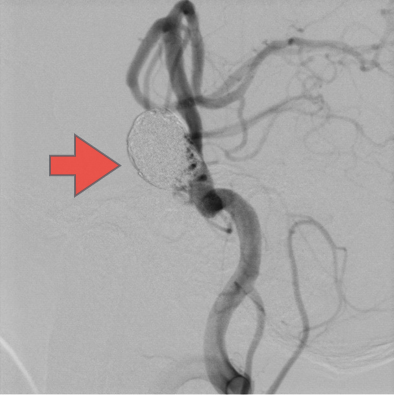
術後、脳底動脈瘤はコイルにより完全に塞栓され、正常の脳底動脈の血流は維持されている。
最新鋭の血管撮影装置
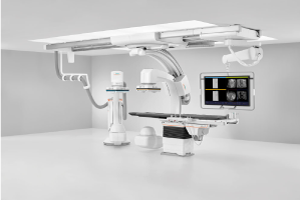
ARTIS icon D-Spin(2024年7月)
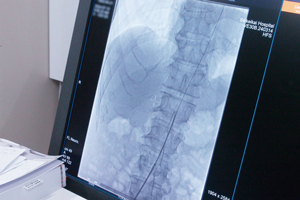
血管撮影装置で撮影した高精密度画像
2024年7月、最新鋭の血管撮影装置「ARTIS icono D-Spin」を導入しました。この装置は従来の血管撮影装置と比較し患部撮影画像の精密さ、動作スピード、操作性が特に優れています。
血管内治療において治療時間の短さや緻密さ・正確さは最も重要な部分です。経験豊富な脳血管内治療専門医がこの「ARTIS icono D-Spin」を使い治療をおこなうことで、これまで以上に安全・安心かつ質の高い医療の提供が可能になります。
短時間での高精密画像と3D撮影が可能となったことで、頭蓋骨内の状態変化を細部まで鮮明に確認しながら処置を行うことができます。
これらの技術を用いた画像撮影時間の大幅な短縮は撮影時の患者さんの負担の軽減し、放射線被ばく量の低減へと繋がります。
動脈瘤のサイズや血管の測定など、様々なアプリが登載されており、それらを駆使することで治療の精度、安全性、スピードが向上。より質の高い救急医療の提供が可能になりました。
治療実績
|
2020年度 |
2021年度 |
2022年度 |
2023年度 |
2024年度 |
|---|---|---|---|---|
|
590 |
547 |
511 |
541 |
545 |
|
2020年度 |
2021年度 |
2022年度 |
2023年度 |
2024年度 |
|
|---|---|---|---|---|---|
|
直達手術 |
152 |
157 |
155 |
116 |
158 |
|
脳血管内治療 |
109 |
106 |
127 |
107 |
103 |
直達手術:脳腫瘍・脳血管障害・外傷・その他
脳血管内治療:カテーテル手術
「直達手術」とは開頭(切る)手術で、ここでは脳腫瘍・脳血管障害・外傷にくわえ、その他として開頭処置を行った件数を計上しています。「脳血管内治療」においては、開頭せずカテーテルなどを使用し行った件数を計上しています。
|
2020年度 |
2021年度 |
2022年度 |
2023年度 |
2024年度 |
|
|---|---|---|---|---|---|
|
脳腫瘍 |
14 |
6 |
9 |
11 |
2 |
|
脳血管障害 |
43 |
38 |
49 |
42 |
64 |
|
外傷 |
61 |
56 |
50 |
37 |
55 |
|
脳血管内治療 |
109 |
106 |
127 |
107 |
103 |
|
その他 |
33 |
57 |
47 |
26 |
37 |
|
合計 |
260 |
263 |
282 |
223 |
261 |
スタッフ紹介
副院長、脳卒中センター長
奥村 嘉也
(S62奈良医大卒)
|
認定資格 |
日本脳神経外科学会脳神経外科専門医・指導医 |
|---|
医員
下村 隆英
(S47奈良医大卒)
|
認定資格 |
日本脳神経外科学会脳神経外科専門医 |
|---|
部長
木村 僚太
(H9奈良医大卒)
|
認定資格 |
日本脳神経外科学会脳神経外科専門医・指導医 |
|---|
医長
細川 真
(H29奈良医大卒)
|
認定資格 |
日本脳神経外科学会脳神経外科専門 |
|---|
学会・著書論文
臨床研究・症例登録について
臨床研究とは、病気の原因や状態、診断や予防・新しい治療方法や治療薬、医療機器の開発において患者さんのQOL(生活の質)向上、健康の増進を目的とした医学研究のことです。
当科では臨床研究・症例登録に参加しています。
国が定めた指針に基づき下記診療科の治療・手術を受けられた患者さま方の診療情報(生年月日、性別、入院日、疾患名、手術名、治療法など)を対象機関に提出いたします。 詳しい情報は下記よりご確認ください。
- 個人情報保護法に基づき個人情報(特に個人名等)が病院外で特定されることのない形で提出されますので、ご安心下さい。
- データの登録を希望されない場合は、担当医までお申し出ください。
拒否されたことにより、今後の診療において不利益を被ることは一切ありません。
